Na noite de ontem, terça-feira, 04, em uma reunião da associação comunitária do povoado do Barreiro, o prefeito de Teofilândia, Higo Moura, anunciou a instalação de uma unidade fixa do Programa de Saúde da Família – PSF – naquela comunidade.
O Barreiro contava com um Posto Saúde Satélite, mas, a partir de agora, segundo o gestor municipal, contará com a implantação do PSF. Com essa nova unidade, a comunidade terá um fluxo normal e diário de atendimentos, com presença de um médico durante quatro dias da semana.
A unidade satélite funcionava no Barreiro como um ponto de apoio para a realização de consultas, exames, vacinação e informações. Sendo uma unidade de suporte, a equipe de saúde comparecia na unidade a cada 15 dias para fazer o atendimento presencial.
“Essa conquista é fruto do empenho, planejamento e compromisso com a saúde de nossa população. Estamos investindo no cuidado preventivo e na promoção da qualidade de vida, assegurando um acompanhamento médico mais próximo e acessível para todos”, destacou o prefeito Higo.
Categoria: Saúde
Norte e Nordeste têm alta de mortes por hepatite crônica viral, diz estudo
Entre os anos de 2001 e 2020, as regiões Norte e Nordeste do Brasil tiveram um aumento de 6% e 5%, respectivamente, no índice de mortalidade por hepatite crônica viral. Os dados são de um estudo divulgado nesta segunda-feira (3) pela Universidade Tiradentes (Unit), de Aracaju, que lançou mão de dados públicos dos últimos 20 anos sobre a doença.
A hepatite é uma inflamação no fígado que pode ser aguda ou crônica; além de curável ou fulminante. Em nosso país, nas últimas duas décadas, foram registradas 49.831 mortes em decorrência desta condição de saúde.
À CNN, a cirurgiã do aparelho digestivo Sonia Oliveira Lima, que orientou a pesquisa, afirmou haver algumas causas para o aumento de óbitos no Norte e Nordeste. “Uma das explicações é que melhorou a notificação, que passou a ser obrigatória”, disse.
Além disso, a transmissão é outra questão importante. “A hepatite A, por exemplo, tem transmissão fecal-oral, e depende de saneamento básico, higiene pessoal, uso de descartáveis.”
No caso das hepatites B, C e D, a transmissão é por sangue ou esperma. “A cobertura vacinal nessas regiões é insuficiente, e o diagnóstico é simples, mas o exame precisa ser solicitado”, completou.
Somente a região Sudeste teve tendência de redução das mortes por hepatite no período pesquisado. “O restante apresentou um número estacionário, sem aumento ou redução, o que é muito grave”, afirmou a médica.
De acordo com a profissional, é preciso uma melhor comunicação para que a informação sobre a doença chegue até as pessoas, assim como incentivo à vacinação.
Falsos médicos compraram diplomas por até R$ 400 mil; maioria dos registros eram da Uneb
A Polícia Federal revelou um esquema em que falsos médicos pagavam até R$ 400 mil por diplomas de faculdades de medicina. O caso foi noticiado no domingo (2), pelo Fantástico, da Rede Globo.
De acordo com a corporação, pelo menos 65 registros foram obtidos junto ao Conselho Regional de Medicina do Rio de Janeiro (Cremerj) com documentos falsos. A maioria dos registros fraudados eram da Universidade do Estado da Bahia (Uneb).
Os criminosos falsificavam os documentos e vendiam para falsos médicos. O delegado da Polícia Federal Francisco Guarani explicou que “a investigação conseguiu apontar que de fato existia uma estrutura empresarial nessa venda de diplomas falsos e históricos escolares falsos.”
A quadrilha usava papel de qualidade e conseguia reproduzir o logotipo de universidades brasileiras. Em nota, a Uneb informou que “todos os documentos recebidos pelo Cremerj não foram emitidos ou assinados pela universidade e são ilegítimos”, revelou a reportagem.
A investigação mostrou que, com documentos falsos em mãos, os suspeitos se passavam por estudantes formados e conseguiam empregos, principalmente em prefeituras. Os criminosos também criaram um e-mail falso para enviar o diploma fraudulento quando os conselhos regionais de medicina solicitavam a documentação.
FISCALIZAÇÃO
O Cremerj esclareceu que as fraudes foram descobertas quando uma funcionária desconfiou de documentos. Ela fez a denuncia e a Polícia Federal começou a investigação. “O órgão mudou o processo de checagem e anulou todos os 65 registros obtidos com documentação falsa”.
O Conselho Federal de Medicina destacou que deve criar novos protocolos para checar a documentação. José Hiran Gallo explicou que disponibilizou uma equipe para ir aos conselhos regionais investigar a fragilidade do sistema.
Quase 70% dos adultos entre 45 e 54 anos estão com excesso de peso, segundo pesquisa
Mais da metade da população brasileira (56,8%) está com excesso de peso, um aumento de quase 10% em relação a 2022, quando a prevalência foi de 52,6%, mostram dados de um inquérito nacional divulgado nesta quinta (29).
Adultos entre 45 e 54 anos respondem pela maior prevalência: 68,5% deles estão com sobrepeso ou obesidade. Em seguida, estão os jovens entre 18 e 24 anos, com 40,3% deles apresentando IMC (índice de massa corporal) igual ou acima de 25 kg /cm².
Os dados são do Covitel 2023 (Inquérito Telefônico de Fatores de Risco para Doenças Crônicas Não Transmissíveis em Tempos de Pandemia) desenvolvido pela Vital Strategies, organização global de saúde pública, e pela UFPel (Universidade Federal de Pelotas), com financiamento da Umane e apoio da Abrasco (Associação Brasileira de Saúde Coletiva).
Segundo o inquérito, 26,6% dos brasileiros tiveram diagnóstico de hipertensão, com maiores prevalências entre mulheres (30,8%), maiores de 65 anos (62,5%) e aqueles com até oito anos de escolaridade (38%). Entre os mais escolarizados, com 12 anos ou mais de estudo, a prevalência cai para menos da metade, com 15,6% de hipertensos.
Para Pedro Hallal, professor da UFPel e um dos coordenadores do inquérito, isso é reflexo da combinação entre dieta inadequada e prática insuficiente de atividade física.
“Quando olhamos o quadro epidemiológico brasileiro de 20 anos atrás, a obesidade era algo que acontecia mais nas famílias mais ricas. Isso está se invertendo com o passar do tempo. Nos Estados Unidos e México, a obesidade é muito maior entre os mais pobres. O Brasil está copiando esse modelo”, diz.
Para ele, a obesidade e a inatividade física são os grande vilões da saúde pública neste século, representam um grande desafio para governos de todo o mundo e há muito o que se fazer em termos de políticas públicas.
“Pode explorar a questão de ciclovias, de fechamento de ruas nos fins de semana, pode fazer academias populares, programas de esporte de lazer e inclusivo”, afirma.
Hipertensa há mais de 20 anos e com problema renal, a funcionária pública aposentada Sandra Lopes Ribeiro, 72, chegou a pesar 151 kg. Fez tratamento no Hospital do Servidor Público Municipal, em São Paulo, e eliminou 57 kg. Na pandemia de Covid-19, recuperou quase 20 kg e hoje está na casa dos 120 kg.
Antes da pandemia, ela diz que era muito ativa. Caminhava e passeava bastante. A ameaça de contrair o coronavírus a trancou em casa. Agora, começou uma rotina com exercícios e terapia numa Ursi (Unidade de Referência à Saúde do Idoso).
Sandra diz que também recebeu orientações sobre controle de peso e alimentação e que abriu mão de refrigerantes, linguiça e embutidos. Por decisão própria, afirma que não janta mais.
“Para o nutricionista é errado não jantar, mas me acostumei. Até seis horas da tarde, se der vontade, tomo sopa e mais tarde chá de camomila ou erva-cidreira com uma bolachinha. Mas ainda estou pecando no bendito doce. Tenho a consciência de que preciso melhorar.”
A situação de Sandra é ilustrada pelos dados do Covitel, que mostram uma alta prevalência da hipertensão e diabetes, especialmente entre os idosos e os menos escolarizados.
O cenário é parecido com a diabetes. Enquanto na população em geral a taxa é de 10,3%, em pessoas acima de 65 anos é de 26,2%, e entre aquelas com zero a oito anos de estudo, 15,7%.
A advogada Neusa Camargo, 77, entrou para as estatísticas de brasileiros hipertensos na tarde desta quinta (29), durante consulta com a equipe de medicina e família do Centro de Saúde Escola Professor Samuel Barnsley Pessoa, da Faculdade de Medicina da USP.
“Eu faço check-up uma vez por ano. É estranho você querer fazer um check-up no SUS. As pessoas só vêm aqui quando está tudo errado e não tem mais jeito. Elas não sabem usar o SUS”, afirma.
Neusa contou à reportagem que cuida da alimentação e pretende retomar a rotina de exercícios de antes da pandemia de Covid-19, na academia.
A descoberta da hipertensão não assustou a advogada. “Como eu sempre fiz prevenção, sabia que seria natural eu começar a ter alguma coisa após um certo tempo. É a primeira vez que vou tomar um remédio contra hipertensão.”
Em relação à alimentação, a paciente não vê necessidade de mudanças. “Deus fez tudo certinho comigo. Não gosto de doces, de pão, massas. Gosto muito de churrasco, frutas, legumes e verduras.”
Segundo Luciana Sardinha, gerente sênior da Vital Strategies e uma das coordenadoras do Covitel, os dados mostram que não houve um aumento dessas doenças em relação ao período pré-pandêmico, o que pode revelar um represamento dos casos.
Situação ainda mais grave, diz ela, são os casos já conhecidos e que não estão controlados. Dados do Previne Brasil, programa criado no primeiro ano da gestão de Jair Bolsonaro (PL) e que mudou a forma de financiamento da atenção primária, mostram que mais de 80% dos municípios brasileiros não atingem metas de controle de diabetes e hipertensão.
“Os municípios precisam ter as ferramentas necessárias para conhecer e monitorar os seus usuários de maneira simples”, diz Thais Junqueira, superintendente-geral da Umane.
Para Pedro Hallal, também é importante o investimento em tratamentos farmacológicos e não farmacológicos, como grupos de diabéticos e hipertensos de caminhada e reeducação alimentar.
“Eles até existem em muitas unidades básicas de saúde, mas não como política pública expandida. Não está disseminado em todas as UBS como deveria estar”, explica.
Segundo ele, o acesso a medicamentos para manter essas condições sob controle, especialmente para a população de baixa renda, também ficou mais difícil nos últimos anos com o desabastecimento de remédios essenciais no Programa Farmácia Popular.
Hallal e Sardinha também chamam a atenção para o desafio que é a adesão dos pacientes aos tratamentos de doenças crônicas.
“Se eu estou com dor de cabeça, tomo um paracetamol e resolve o problema. A hipertensão e a diabetes muitas vezes não apresentam sintomas, e as pessoas não tomam ou param de tomar remédio. Se não têm acesso, é ainda pior porque vão ter que escolher entre comprar um remédio ou alimentação para a família”, diz Hallal.
Governo Lula anuncia corte de impostos para ampliar acesso a carros populares
O governo do presidente Luiz Inácio Lula da Silva (PT) anunciou nesta quinta-feira (25) um plano que busca baratear o preço dos carros populares novos.
Segundo o vice Geraldo Alckmin (PSB) o vice-presidente Geraldo Alckmin, entre as medidas estão um corte de impostos: “Quanto menor o preço do carro, maior será o desconto do IPI”.
O pacote foi anunciado durante cerimônia no Palácio do Planalto, após reuniões com representantes do setor automotivo. Alckmin, que também é ministro do Desenvolvimento, Indústria e Comércio, foi o responsável pelo desenho do programa.
Os detalhes do plano foram fechados no dia anterior, durante reunião entre Lula, Alckmin e o ministro da Fazenda, Fernando Haddad.
Haddad, no entanto, já havia alertado que algumas das medidas só entrariam efetivamente em vigor no próximo ano, “em virtude de regras fiscais”.
Os altos preços dos carros populares tornaram-se tema frequente de reclamação do presidente Lula. “A fábrica de automóveis não está vendendo bem, mas qual pobre pode comprar um carro popular de R$ 90 mil?”, questionou o mandatário, durante sessão inaugural do Conselho de Desenvolvimento, Econômico e Social, no início do mês.
As conversas para definir as medidas foram feitas diretamente entre o governo e as companhias do setor.
O objetivo do pacote é reduzir os valores iniciais de modelos compactos com motor 1.0 para algo entre R$ 50 mil e R$ 60 mil. Hoje, o automóvel mais barato vendido no Brasil é o Renault Kwid na versão Zen, que custa R$ 69 mil.
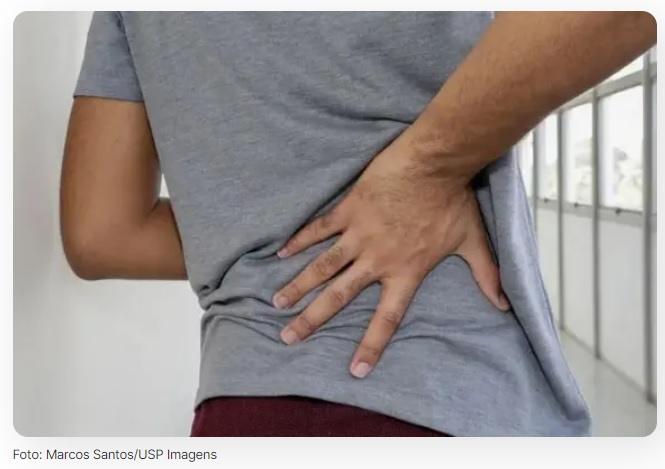
Casos de dor na lombar podem subir mais de um terço até 2050, projeta estudo
A quantidade de pessoas em todo o mundo que sofrem com lombalgia, também conhecida como dor na lombar, pode chegar a 843 milhões em 2050. A estimativa, se realmente for alcançada nos próximos anos, representa um salto de mais de um terço dos casos registrados em 2020, quando a quantidade de afetados pela complicação era de 619 milhões.
A projeção, feita em artigo publicado nesta segunda (22) na revista The Lancet Rheumatology, indica que é necessário ter maior atenção à lombalgia, afirma Wang Yuan Pang, médico assistente do Instituto de Psiquiatria do Hospital das Clínicas da USP e colaborador do grupo de pesquisa que conduziu o estudo.
“[O aumento projetado] é bastante e significa que os governos e os profissionais de saúde precisam concentrar esforços nesse tipo de problema”, afirmou.
O grupo de autores utilizaram dados do Global Burden of Disease (GBD), um programa formado por cientistas de todo o mundo com informações de mortalidade e incapacidade relacionadas a doenças. Além do GBD, outras fontes compuseram a pesquisa: artigos já publicados e relatórios governamentais são exemplos.
Além de projetarem o aumento de casos de dor na lombar por meio de ferramentas estatísticas, o artigo chama a atenção para o fato de que a complicação é a principal causadora de anos vividos com incapacidade. O conceito diz respeito ao período em que alguém vive com uma deficiência que causa um quadro abaixo do ideal de um indivíduo saudável.
A seriedade e o impacto da dor causada pela lombalgia são reiteradas por Wang. “Não é uma coisa assim ‘olha, estou com dor e vou levando, vou tentar trabalhar’. A pessoa não consegue nem sair de casa.”
Os custos de tratamento também são altos. Wang explica que, além de parar de trabalhar, a pessoa com lombalgia necessita arcar com gastos, como analgésicos, fisioterapias e médicos. Às vezes, o indivíduo debilitado ainda demanda que alguém pare de trabalhar para ajudá-lo.
O impacto também é econômico. No Brasil, por exemplo, a estimativa apontadas no estudo é que, a cada ano, cem dias de trabalho são perdidos por habitante em razão da dor na lombar.
Mesmo com o número alto de dias perdidos no Brasil, a América Latina, região onde o país se encontra, não tem as maiores taxas de lombalgia e nem terá o crescimento mais vertiginoso até 2050. Serão a Ásia e a África que podem ter os maiores aumentos nos próximos anos segundo a projeção.
“Embora o Brasil não tenha as maiores taxas de lombalgia, o impacto dela, de cem dias, é quase um terço do ano em que a pessoa fica sem trabalhar”, aponta Wang.
CAUSAS
O aparecimento da dor intensa na lombar envolve vários fatores. No artigo, os autores escrevem que o crescimento da população é um aspecto primordial que explica a projeção para 2050. “Exceto em algumas regiões onde o envelhecimento populacional parece ser o principal motivo para o aumento do número de casos”, completam.
Mulheres com distúrbios mentais têm o dobro de chance de desenvolver câncer de colo de útero
Quando a enfermeira Juliana Martinovski viu, no Sistema de Informação em Saúde para a Atenção Básica do SUS (Sistema Único de Saúde), que a proporção de mulheres do seu estado que fizeram exames preventivos para o câncer de colo de útero, tomou um susto. Somente duas em cada dez haviam feito os testes. Convencida do seu papel como profissional de saúde, ela começou a pesquisar os motivos e descobriu que muitas pacientes sentem vergonha de buscar um consultório.
“Eu me preocupei, porque às vezes dentro desse índice pode estar um parente meu, amigas minhas que não estão se cuidando”, diz.
Martinovski, que aplicou entrevistas com pessoas da zona rural do seu município durante um mestrado desenvolvido na UFSC (Universidade Federal de Santa Catarina), descobriu que medo, vergonha, falta de transporte e até os serviços domésticos impediam essas mulheres de cuidar da própria saúde. Os resultados do trabalho foram publicados no Journal of Nursing Education and Practice.
Além desses fatores, um estudo publicado na revista The Lancet Public Health aponta que mulheres com doenças mentais ou distúrbios psiquiátricos, como ansiedade, depressão, autismos e TDAH (transtorno do déficit de atenção e hiperatividade), por exemplo, são mais propensas a desenvolver a doença.
São previstos, segundo o Instituto Nacional de Câncer, 17 mil novos casos entre os anos 2023 e 2025, garantindo a sexta posição entre os tipos mais comuns de câncer no país. A única diferença é que o tumor poderia ser completamente erradicado. Na região norte brasileira, a doença sobe para o segundo lugar. Em 2020, a falta de tratamento levou uma mulher ao óbito a cada 80 minutos.
Segundo a pesquisadora, a falta de conhecimento está por trás do constrangimento que as pacientes sentem ao irem em consultas médicas. Se sabem da importância do exame e qual o procedimento necessário, Martinovski relata que muitas se sentem mais relaxadas e inclinadas a buscar a prevenção.
Além disso, a busca ativa dessas pacientes é uma forma efetiva para chegar em mulheres que trabalham cuidando da casa e da família. Em zonas rurais, essa parcela da população nem sempre consegue ir sozinha até regiões centrais para fazer consultas e exames. Ter com quem deixar os filhos também é uma preocupação que as entrevistadas relataram.
Martinovski também destaca que muitas pacientes não buscam atendimento porque nunca sentiram sintomas. O câncer de colo do útero é consequência da infecção pelo vírus HPV, que pode demorar até 10 anos para desenvolver uma lesão na região, período que a pessoa fica assintomática. Durante esse tempo, entretanto, o tumor pode evoluir para formas mais agudas e até mesmo entrar em metástase, processos que exigem tratamentos mais complexos.
O estudo publicado na revista científica The Lancet, desenvolvido em parceria por pesquisadores europeus e americanos, mostra que mulheres com doenças mentais, distúrbios psiquiátricos ou com abuso de substâncias têm o dobro de chances de desenvolver câncer do colo do útero.
Os autores da pesquisa defendem que essa parcela da população deve ser considerada como um grupo de risco para a doença e que recebam maior atenção nas campanhas de conscientização. Além disso, a cobertura vacinal contra o HPV e a capacitação de profissionais de saúde no atendimento desse público são obstáculos que levam aos números encontrados.
Diferente de grande parte de trabalhos anteriores, realizados com poucos participantes em um curto período de tempo, dessa vez os cientistas acompanharam quatro milhões de mulheres entre os anos de 1973 e 2018.
No estudo, a relação entre o risco de câncer do colo do útero e doenças mentais é complexa. Em primeiro lugar, essas pessoas podem precisar de cuidados especializados. Caso não tenham, as chances de infecção por HPV aumentam de forma considerável. Além disso, o baixo nível socioeconômico, tabagismo, consumo de álcool e falta de acesso a serviços de saúde são outros complicadores.
O médico Fernando Sommacal acrescenta que a doença é completamente prevenível, diferentemente de outros tipos de câncer, porque é visível, tem um agente causador bem definido que pode ser rastreado por testes biomoleculares e uma fase pré-clínica muito longa.
O exame ginecológico responsável pela identificação de lesões ou do vírus HPV é o papanicolau, que consiste na coleta de células do colo do útero. Uma vez identificado o problema, entretanto, o especialista responsável pode eliminar as lesões no colo do útero antes que elas gerem complicações piores. No caso de pacientes que estão em fases precoces do tumor, as chances de cura são maiores. Em quadros mais avançados, porém, ainda que a cura seja possível, a necessidade de procedimentos complexos como cirurgias, radio e quimioterapia pode drenar a qualidade de vida das mulheres afetadas.
O número de exames preventivos realizados está aquém do necessário. Em uma nota técnica do Ministério da Saúde, o governo reconhece que o país não tem condição de alcançar uma cobertura que garantiria a testagem em 80% das brasileiras, e traça a meta de chegar a apenas 40%. Mas, segundo a professora Luciana Martins da Rosa, da UFSC (Universidade Federal de Santa Catarina), não atingimos nem mesmo esse objetivo. Os dados do Sistema de Informação em Saúde para a Atenção Básica mostram que em 2022 a média nacional foi de 19%.
Ela destaca também a existência de grupos ainda mais vulneráveis à doença. A escolaridade, a renda e a cor da pele são fatores que diferenciam quem recebe ou não atenção básica de saúde. As condições de saúde mental também são um fator de risco, dado preocupante segundo a professora, pois a estimativa é que esse tipo de comprometimento aumente na próxima década.
Recentemente o Ministério da Saúde anunciou o investimento de R$ 18 milhões na Estratégia Nacional de Controle e Eliminação do Câncer Cervical, feita com base em um projeto-piloto desenvolvido em Recife. Os objetivos do programa incluem a ampliação da cobertura vacinal contra o HPV em meninas e meninos de até 14 anos e a inclusão de novos testes PCR para identificação do vírus no SUS. A primeira fase do projeto vai ser realizada em Pernambuco antes de ser estendida a todo o território nacional.
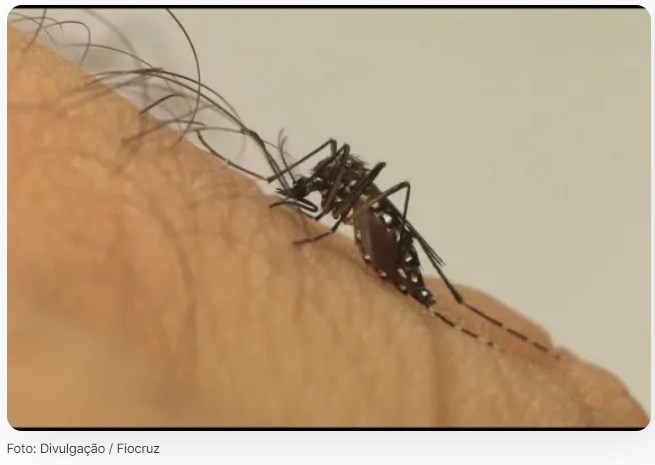
Dengue dispara no Brasil e governo Lula anuncia centro de emergência
Com o aumento de casos de dengue, chikungunya e zika no país, o Ministério da Saúde instalou um Centro de Operações de Emergências Arboviroses, com o objetivo de elaborar estratégias de controle e redução de casos graves e óbitos.
O alerta ocorre pelo aumento dos registros dessas doenças, como os casos de dengue, que cresceram 43,8% até março deste ano, quando comparado ao mesmo período do ano passado. As notificações de chikungunya aumentaram 97%.
Em 2022, entre janeiro e o início de março, foram notificados 209,9 mil casos prováveis de dengue. Em 2023, o número saltou para 301,8 mil, no mesmo intervalo de tempo, uma incidência de 141,5 casos por 100 mil habitantes.
Neste ano, até o momento, já foram notificados 73 óbitos pela doença. Outros 64 seguem em investigação. No mesmo período do ano passado, o total de óbitos confirmados foi de 172.
A região com maior incidência de dengue em 2023 é o Centro-Oeste, com 254,3 casos por 100 mil habitantes, seguida das regiões Sudeste, com 214,7 casos por 100 mil habitantes, e Sul, com 98,2 casos por 100 mil habitantes.
O Espírito Santo foi o estado que mais apresentou aumento de incidência, com 921,7 casos por 100 mil habitantes, seguido de Mato Grosso do Sul, com 432,5 casos por 100 mil habitantes, e de Minas Gerais, com 392,1 casos por 100 mil habitantes.
Em 2023, também entre janeiro e o começo de março, ocorreram 43 mil casos prováveis de chikungunya, um aumento de 97,1% quando comparado ao mesmo período de 2022. Um óbito foi confirmado este ano no Espirito Santo e outros 13 estão em investigação. Ano passado, no mesmo período, ocorreram 14 mortes.
“Com o acionamento do COE, a pasta vai monitorar a situação, com ênfase em dengue e chikungunya, para orientar a execução de ações voltadas à vigilância epidemiológica, laboratorial, assistência e controle de vetores. O planejamento das ações e a resposta coordenada serão feitos em conjunto com estados e municípios”, disse a pasta, em nota.
Já em relação ao zika, entre janeiro e o final de fevereiro deste ano, foram notificados 1.194 casos prováveis da doença, um aumento de 35,2% quando comparado ao mesmo período de 2022, quando 883 casos prováveis foram registrados.
A região Norte do país apresenta, em 2023, a maior incidência da doença, com com 2,8 casos por 100 mil habitantes, seguida das regiões Nordeste, com 1,0 casos por 100 mil habitantes e Sul, com 0,5 casos por 100 mil habitantes.
Como a Folha de S.Paulo mostrou, o Ministério da Saúde está sem estoque de um inseticida utilizado no combate a mosquitos transmissores de doenças e tenta comprar o insumo desde o final de 2021, o que tem prejudicado o abastecimento de estados e municípios.
O produto é usado no processo de nebulização, o chamado fumacê, para controle do Aedes aegypti, que transmite dengue, zika vírus, chikungunya e febre amarela.
Estudo aponta que musculação com carga moderada a alta reduz pressão arterial
O treinamento de força, com carga moderada de duas a três vezes por semana, é uma boa estratégia para diminuir a pressão arterial. É o que indica o estudo de pesquisadores da Universidade Estadual Paulista (Unesp).
Os pesquisadores conduziram uma revisão sistemática da literatura científica sobre o tema com meta-análise. O objetivo foi verificar a intensidade, o volume e a duração do treinamento que garantiriam os melhores resultados. De acordo com os estudos, os resultados eram observados por volta da 20ª sessão de treinamento e os efeitos hipotensivos benéficos duravam até 14 semanas.
“Focamos em estabelecer o volume e a intensidade que fossem suficientes para alcançar uma redução significativa de valores da pressão arterial. Em média, o treinamento de força realizado em oito a dez semanas foi suficiente para uma redução de 10 mmHg sistólico e 4,79 mmHg diastólico”, disse Giovana Rampazzo Teixeira, professora do Departamento de Educação Física da Unesp de Presidente Prudente e coordenadora do estudo.
As doenças cardiovasculares são a principal causa de morte e a hipertensão responde por 13,8% delas. A condição é considerada um problema quando os níveis ficam acima de 140 milímetros de mercúrio (mmHg) de pressão arterial sistólica e acima de 90 mmHg de pressão diastólica. A doença é desencadeada por hábitos como sedentarismo, má alimentação, consumo de álcool e tabagismo.
Número de médicos passa de 500 mil no país, mas má distribuição é desafio
Levantamento feito pela AMB (Associação Médica Brasileira) e pela USP (Universidade de São Paulo) aponta que o Brasil alcançou a marca de 562.229 médicos inscritos nos 27 CRMs (Conselhos Regionais de Medicina). A taxa nacional é de 2,6 profissionais por 1.000 habitantes, mas há grande desigualdade na distribuição dos médicos pelos estados.
O dado, de janeiro de 2023, consta no estudo Demografia Médica Brasileira, lançado nesta quarta-feira (8). A coordenação é do professor doutor do Departamento de Medicina Preventiva da Faculdade de Medicina da USP, Mário Scheffer.
Em comparação com 2000, quando havia 219.896 médicos no país, o número de profissionais mais do que dobrou. No mesmo período, a população brasileira cresceu cerca de 27%.
Entre 2010 –quando o país tinha 1,63 médicos por grupo de 1.000 habitantes– e 2023, 251.362 novos profissionais passaram a atuar no Brasil, graças à abertura de cursos e de vagas de graduação em medicina, segundo o levantamento.
“Mesmo com o aumento expressivo no número de médicos nos últimos anos, está mantida uma concentração de médicos nas capitais, nos grandes centros. Essa desigualdade se sobrepõe a outra desigualdade. A força de trabalho médico está cada vez mais concentrada em serviços privados que atendem a menor parcela da população. É a soma da desigualdade geográfica com a crítica entre o público privado num sistema de saúde, que faz com que mesmo num país onde teremos um milhão de médicos em curto prazo, continuarão os vazios existenciais em razão da estrutura do sistema de saúde”, diz o pesquisador.
ONDE ESTÃO OS MÉDICOS
Apesar do crescimento, a desigualdade segue a tendência dos últimos anos. Com taxa por mil habitantes de 3,39, o Sudeste concentra a maior parte dos médicos, seguido pelas regiões Centro-Oeste (3,10) e Sul (2,95).
O Norte e o Nordeste possuem densidade de médicos por 1.000 habitantes abaixo da média nacional —1,45 e 1,93 respectivamente. Com exceção da Paraíba (2,81), os estados das duas regiões possuem taxas abaixo de 2,4.
Das 27 unidades da federação, 11 têm densidade de médicos por 1.000 habitantes acima da taxa nacional (2,41) e, 16 estão abaixo.
Acre (1,41), Amazonas (1,36), Maranhão (1,22) e Pará (1,18) possuem as menores taxas.
A maior parte da população médica está nas capitais, onde a densidade por 1.000 habitantes é de 6,13 –1,14 nas regiões metropolitanas e 1,84 nos interiores. As capitais dos 26 estados e o Distrito Federal concentram 50.916.038 pessoas.
Nas demografias médicas publicadas em 2018 e 2020, o Sudeste também foi a região com mais médicos por grupo de mil habitantes —taxa de 2,81 e 3,15 respectivamente —e o Norte com menos profissionais –densidade de 1,16 e 1,30 respectivamente.
“Quando falamos em vazios existenciais, imaginamos que isso só acontece na região Norte, no Amazonas, nas populações ribeirinhas. Não! Isso acontece em São Paulo também. A nossa pesquisa tem aspectos qualitativos, muito mais do que quantitativos, o que nos remete a um grande equívoco. Nós podemos imaginar que nosso problema é só de quantidade de médicos, de distribuição de médicos. Mas temos um problema qualitativo, que é a má qualidade da formação dos médicos, afirma César Eduardo Fernandes, presidente da AMB.
“Nós abrimos muitas escolas de medicina, de qualidade duvidosa e não vemos nenhum controle. A responsabilidade é do Ministério da Educação. Se autoriza a formação médica numa cidade que não tem condição de formar médico, deve ser responsável pela qualificação desse médico. Ela deve ser atestada e comprovada. Nós na AMB defendemos que o médico que vem de fora para trabalhar aqui precisa do revalida. Por que não fazemos o mesmo com o nosso egresso de medicina? Nosso problema não é só de mais profissionais, mas de médicos qualificados e resolutivos”, conclui Fernandes.
COMPARAÇÃO COM OUTROS PAÍSES
O índice brasileiro de médicos por 1.000 habitantes é menor do que a média dos países avaliados pela Organização para a Cooperação e Desenvolvimento (3,73).
Os indicadores são altos na Grécia (6,16), Áustria (5,45), Noruega (5,18), Espanha (4,58), Itália (4,13) e Austrália (3,83), entre outros.
O percentual brasileiro é maior do que o registrado na China (2,24), Índia (0,90), África do Sul (0,79) e Indonésia (0,63), e compatível com Coreia do Sul (2,51), Estados Unidos (2,64) e Canadá (2,77), por exemplo.
PROJEÇÕES
Em dois anos, o Brasil deverá ter uma taxa de 2,91 médicos por 1.000 habitantes, quase três vezes a registrada em 1980 (0,94).
Em 2035, mais de um milhão de médicos estarão em atividade no Brasil —com densidade de 4,43 por 1.000 habitantes. Segundo o levantamento, mulheres mais jovens deverão prevalecer. A desigualdade também.
Entre 2009 e 2022, o número de mulheres evoluiu de cerca de 133.000 para aproximadamente 260.000, ou seja, quase dobrou.
Entre os homens, o crescimento foi de 43%, em média.
MÉDICOS ESPECIALISTAS
Em junho de 2022, 321.581 médicos brasileiros tinham pelo menos um título de especialista, o que correspondia a 62,5% do total de 514.215 profissionais (dados de junho) em atividade no país. Os demais 192.634 (37,5%) eram generalistas.
Os dados mostram que, no mesmo período, o país tinha 438.239 títulos em especialidades e 495.716 registros de médicos titulados.
Para Mário Scheffer, apesar do aumento de 85% no número de especialistas, a desigualdade na distribuição torna-se um problema.
“Eles não estão mal distribuídos em relação ao território, mas também concentrados em serviços privados que atendem a menor parte da população. É urgente a adoção de políticas de maior atração e fixação de especialistas no SUS. Também há um crescimento importante dos médicos sem especialização. É um dado que precisa ser discutido, uma vez que não haverá, pelo menos no cenário atual, uma oferta de capacidade de formar especialistas. O número de vagas em residência médica é insuficiente. Há uma defasagem em relação ao grande número de recém-formado de egressos das escolas médicas e dos cursos de medicina”, afirma.
Clínica médica, pediatria, cirurgia geral, ginecologia e obstetrícia, anestesiologia, ortopedia e traumatologia, medicina do trabalho e cardiologia representam, juntas, mais da metade (55,6%) do total de registros de especialistas.
O sexo masculino é maioria em 36 das 55 especialidades médicas, e o feminino está em 19 delas.
Em urologia, neurocirurgia e ortopedia e traumatologia os homens são mais de 90%.
As mulheres são minoria em todas as especialidades cirúrgicas, mas dominam a dermatologia —8.236 médicas, que correspondem a 77,9% dessa área.
Elas também ocupam mais espaço na pediatria (75,6%), alergia e imunologia e endocrinologia e metabologia (ambas com 72,1%).
A presença de homens e mulheres é equilibrada nas especialidades de nutrologia, medicina física e reabilitação, e gastroenterologia.
Neste ano, pela primeira vez, o CFM (Conselho Federal de Medicina) lançou a própria demografia médica.
De acordo com a plataforma, disponibilizada à população em geral na segunda (6), o Brasil encerrou 2022 com 545.481 médicos e taxa de 2,56 por mil habitantes. O dado exclui profissionais acima de 80 anos e com inconsistências cadastrais no CFM.
Em 1990, o país tinha 162.234 médicos; No ano de 2000, foram contabilizados 239.730 profissionais; em 2010, 343.764, e em 2020, 504.935.
“Em 2010, a proporção de médicos por mil habitantes era de 1,76. O país nunca teve tantos médicos em atividade. Isso ocorreu por uma combinação de fatores: mantém-se forte a taxa de crescimento do número de profissionais, há consistente aumento de novos registros, mais entradas do que saídas de profissionais do mercado de trabalho e um perfil jovem (com baixa média de idade) e maior longevidade profissional”, afirmou o presidente do CFM, José Hiran Gallo.
O levantamento do CFM também apontou desigualdade na distribuição de médicos.
O Sudeste ainda concentra a maior parte dos médicos. A taxa por mil habitantes é de 3,22, seguido pelas regiões Sul (2,82), Centro-Oeste (2,74), Nordeste (1,75) e Norte (1,34) – o cálculo considerou a distribuição de registros médicos pelo país (546.497). São profissionais que possuem endereço e registro no CRM em mais de um local.